Le Centre de l'Obésité du Centre Hospitalier de Carcassonne

En France on compte près de 15% de la population en obésité. Il y a différents stades d’obésité en fonction du poids (modérée, sévère, morbide…). L’obésité morbide affecte l’espérance de vie mais aussi l’espérance de vie sans maladie. Des maladies importantes liées à l’obésité sont le diabète de type 2, l’hypertension, le syndrome d’apnée du sommeil. Ces pathologies peuvent être améliorées par un traitement bariatrique.
La prise en charge des patients en obésité est complexe et doit être réalisée par des équipes multidisciplinaires.
Nous travaillons au Centre de l’Obésité de Carcassonne (C.O.C.) en concertation avec différentes spécialités médicales (endocrinologues, gastro-entérologues, cardiologues, pneumologues, anesthésistes, psychiatres) et paramédicales diététiciens, kiné sportifs) tous en lien avec le médecin traitant.
Un bilan et une évaluation complète (nutritionnelle, médicale, psychologique) sont réalisés pour chaque patient. Nous proposons ainsi à chaque patient une prise en charge personnalisée qu’elle soit chirurgicale ou médicale.
Une intervention chirurgicale bariatrique ne pourra être indiquée que chez des patients présentant toutes ces conditions :
- Indice de masse corporelle (IMC) supérieur à 40 Kg/m2, ou IMC supérieur ou égal à 35 associé à une pathologie pouvant être améliorée après la chirurgie (diabète, apnée du sommeil, hypertension)
- En seconde intention après échec d’un traitement médical, nutritionnel, diététique et psychothérapeutique bien conduit pendant 6 à 12 mois
- En l’absence de perte de poids suffisante ou absence de maintien de la perte de poids
- Chez un patient bien informé au préalable ayant bénéficié d’une évaluation et d’une prise en charge préopératoire pluridisciplinaire
- Toute intervention chirurgicale bariatrique nécessite un suivi médical et chirurgicale à vie
Pour une perte de poids stable dans le temps la chirurgie doit être associé a une rééducation nutritionnelle et une reprise d’activité sportive
Calculer son IMC
-
Corpulence normale
-
Surpoids
-
Obésité modérée
-
Obésité sévère
-
Obésité morbide
L'équipe
L'équipe chirurgicale

Consultations Lundi de 9h à 12h et de 14h à 17h / Jeudi de 13h à 20h

Consultations Mercredi de 8h15 à 12h et de 14h à 18h / Vendredi de 9h à 10h

Consultations Lundi de 9h à 12h / Mardi de 14h à 17h
L'équipe médico-nutritionnelle

Diététiciennes
Les interventions
Sleeve
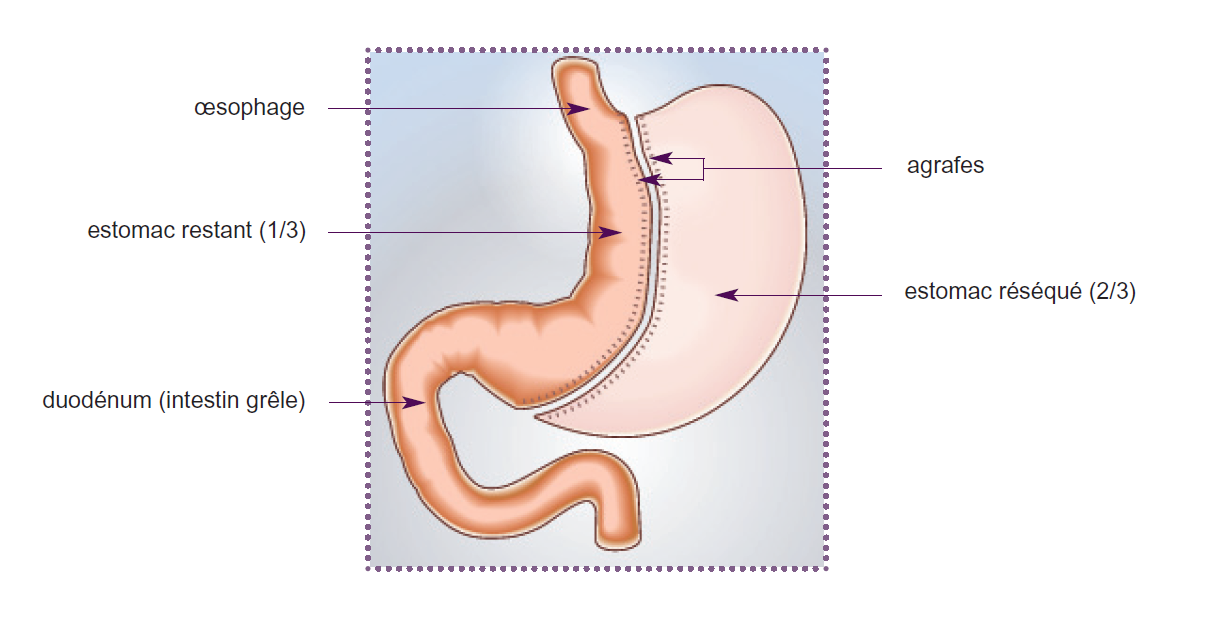
Technique restrictive qui consiste à retirer environ les 2/3 de l'estomac et, notamment, la partie contenant les cellules qui sécrètent l'hormonde stimulant l'appétit (ghréline). L'estomac est réduit à un tube vertical et les aliments passent rapidement dans l'intestin. En outre, l'appétit est diminué. Cette technique ne perturbe pas la digetion des aliments.
Remarques : la gastrectomie longitudinale constitue, pardois, la première étape d'une dérivation biliopancréatique. (Cfr infra). Source HAS.
Gastric Bypass
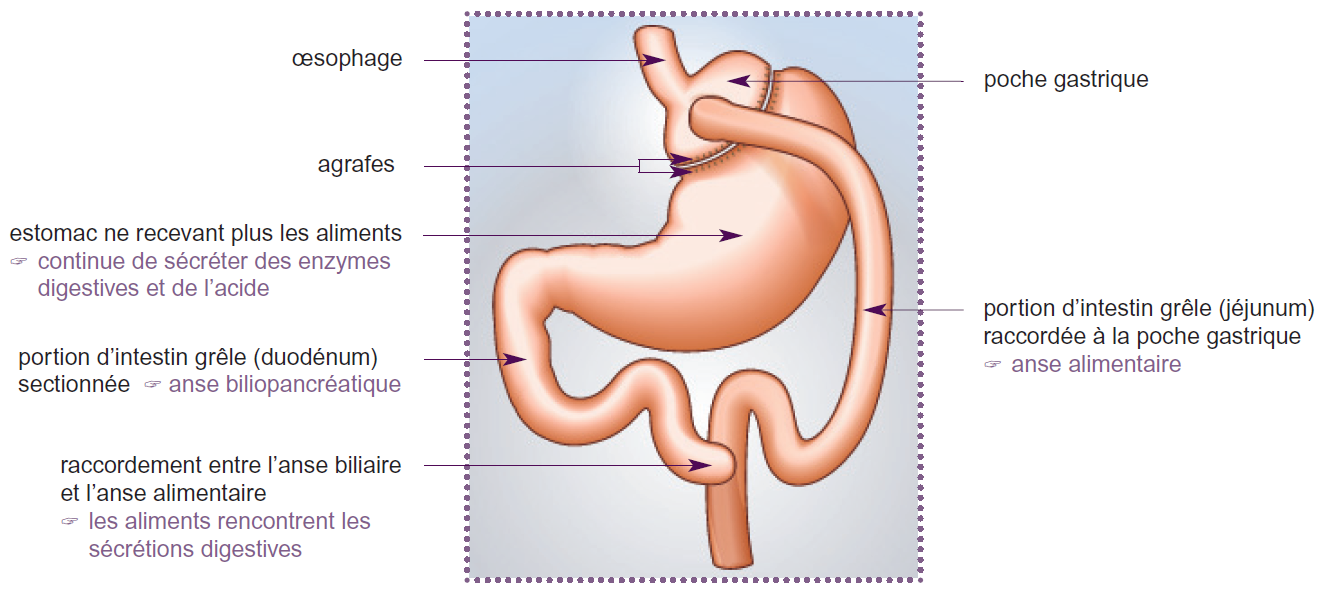
Technique restrictivre et malabsorptive qui permet de diminuer à la fois la quantité d'aliments ingérés (la taille de l'estomac est réduite à une petite poche) et l'assimilation de ces aliments par l'organisme grâce à un court-circuit d'une partie de l'estomac et de l'intestin (aucun organe n'est enlevé). Les aliments vont directement dans la partie moyenne de l'intestin grêle et sont donc assimilés en moindre quantité. Source HAS.
Anneau Gastrique
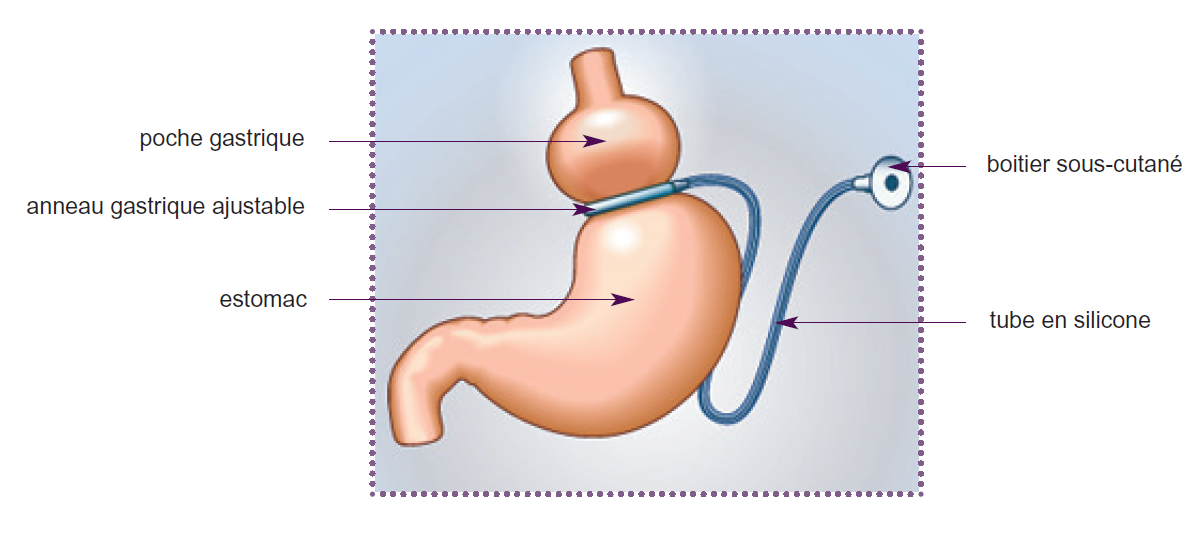
Technique restrictive qui diminue le volume de l'estomac et ralentit le passage des aliments. Elle ne perturbe pas la digestion des aliments. Un anneau (dont le diamètre est modifiable) est placé autour de la partie supérieure de l'estomac, délimitant ainsi une petite poche. Peu d'aliments sont nécessaires pour remplir cette poche et la sensation de satiété apparaît rapidement. Les aliments vont s'écouler très lentement selon le principe du sablier. Source HAS.
Duodenal Switch ou Dérivation Biliopancréatique
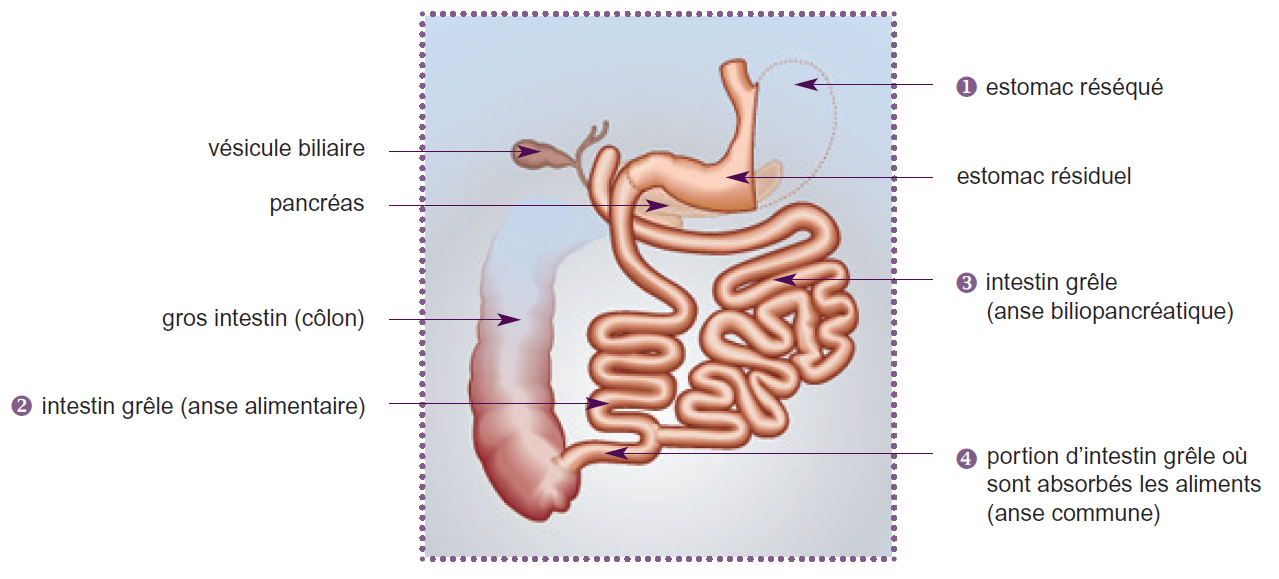
Tecchnique restrictive et malabsoptive... La taille de l'estomac (1) est réduite par gastrectomie et l'intestin grêle divisé en deux parties (2) et (3). L'estomac est raccordé à la partie (2) servant à véhiculer les aliments jusqu'au gros intestin. La partie (3), qui sert à transporter les sécrétions digestives du foie et du pancréas est raccordée à la fin de l'intestin grêle (4). Ainsi, les aliments ne sont digérés par les sucs digestifs et assimilés que sur une courte portion de l'intestin grêle (4); l'essentiel des aliments passent directement dans le gros intestin sans être absorbés.
Remarques: cette technique complexe permet de limiter la quantité d'aliments ingérés et l'assimilation de ces aliments par l'intestin. Intervention indiquée chez certains patients super obèses (plus de 50 d'IMC). Source HAS.
Le parcours
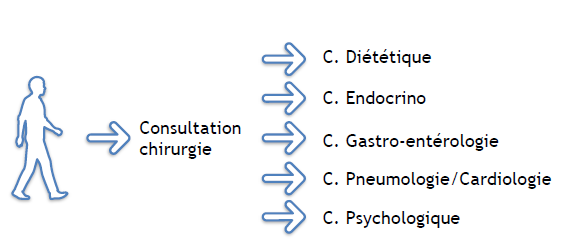
Le parcours correspond à une phase de préparation et d’évaluation indispensable et obligatoire (HAS) avant toute intervention chirurgicale bariatrique. Le parcours débute par la consultation chez le chirurgien.
Vous allez rencontrer différents professionnels de santé, qui vont réaliser un bilan médical, addictologique, psychiatrique et nutritionnel. Vous allez réaliser à leur demande plusieurs examens complémentaires (échographie, fibroscopie, bilan biologique,polysomnographie…). Pour faciliter votre parcours et limiter vos déplacements, certains examens seront combinés lors d'une hospitalisation de semaine. Lorsque tous les examens et toutes les évaluation sont accomplis, l’équipe se réunit (une fois par mois environ) pour analyser chaque dossier patient et décider, en fonction des éléments du bilan, de l’éligibilité du patient pour une intervention chirurgicale ou un traitement médical
Pour vous guider dans les différentes étapes du parcours nous avons créé un "passeport bariatrique" regroupant les informations utiles à retenir et votre agenda pour les différents rendez-vous. Il a la forme d’un petit livret compacte.Il vous sera remis juste après la première consultation chez le Chirurgien
Le suivi
Se faire opérer au C.O.C. c’est s’engager à vie à...
1. maintenir de nouvelles habitudes alimentaires et pratiquer une activité physique régulière et adaptée à votre cas.
2. être suivi par l’équipe multidisciplinaire (évaluation de la perte de poids, de la posologie des traitements, des complications chirurgicales potentielles, de l’état psychologiques,…) en lien avec le médecin traitant
3. prendre les suppléments en vitamines, minéraux et olgioéléments préconisés (dans la plupart des cas) par l’équipe du C.O.C.
Contact
04.68.24.22.05
Du lundi au vendredi de 9h à 17h
(Uniquement pour des informations d’ordre général – Aucun rendez-vous ou information d’ordre personnel ne sera donné par mail).
Liens utiles
www.has-sante.fr/jcms/c_765529/fr/obesite-prise-en-charge-chirurgicale-chez-l-adulte
www.inserm.fr/index.php/information-en-sante/dossiers-information/obesite
www.who.int/topics/obesity/fr/
https://www.obesite.com/
https://www.e-cancer.fr/Expertises-et-publications/Catalogue-des-publications/Surpoids-obesite-et-risque-de-cancers
